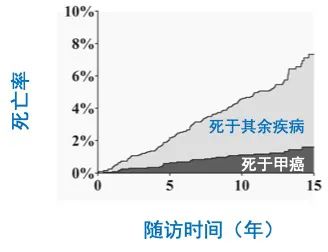
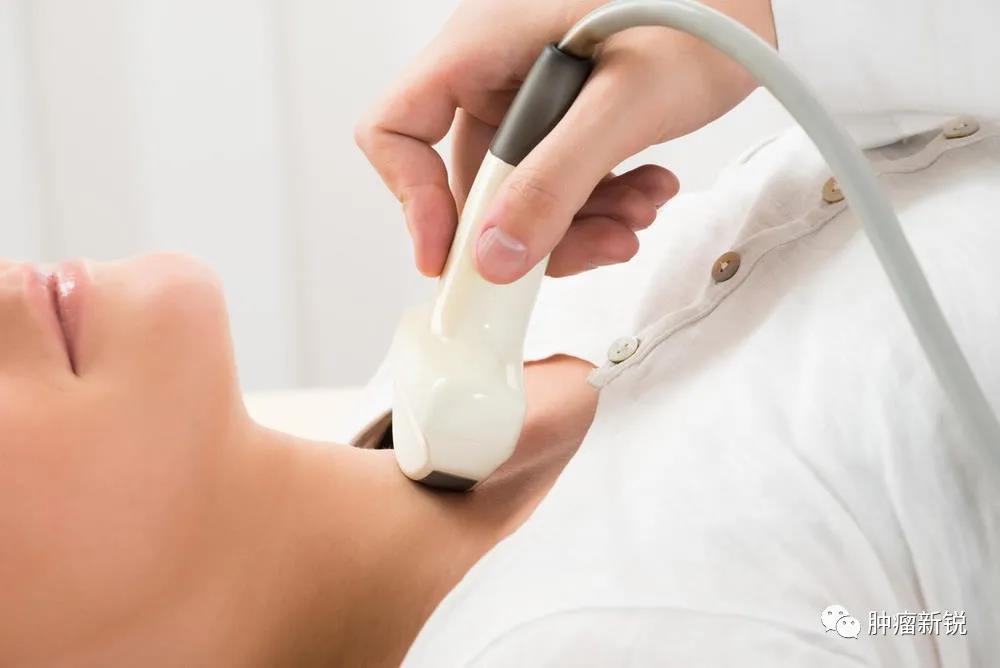
专家简介 施秉银教授 西安交通大学第一附属医院 1983年毕业于北京大学医学部(原北京医学院) 现为陕西省肿瘤精准医学重点实验室主任 中国西部科技创新港Med-X研究院免疫代谢性疾病研究所所长 中国老年医学学会副会长 中国医师协会健康医疗大数据应用管理专业委员会副主任委员 陕西省医师协会内分泌代谢分会会长 先后获1998年吴介平医学研究奖 2005年中国医师奖 2011-2012年度卫生部有突出贡献的中青年专家 2013年全国五一劳动奖章 2020年全国先进工作者等称号 先后成功制备鼠、恒河猴Graves病动物模型,提出在新生期诱导免疫耐受预防Graves甲亢新概念,并成功研发首款预防“甲亢”疫苗 环境因素是恶性肿瘤发生的重要危险因素,吸烟与肺癌发病之间的关系早已举世公认。很多国家都采用了一定的政策限制吸烟。环境因素与消化道肿瘤之间的关系也很明确。以胃癌为例,全世界胃癌发病率最高的国家是韩国,其次是日本、蒙古、中国等。其发病远远高于欧美国家,饮食习惯可能是主要元凶。口腔癌是头颈部最常见的恶性肿瘤,发病与嚼槟榔、吃过烫的食物、抽烟、喝酒等生活习惯相关联。故关注环境因素对恶性肿瘤的影响,纠正不卫生、不健康的生活方式及生活习惯对恶性肿瘤的防止十分重要。碘是影响甲状腺健康的重要环境因素,以食盐加碘为主要方式的积极干预在全球范围内预防了7亿多地方性甲状腺肿的发病,从而使大量基于结节性甲状腺肿的良恶性肿瘤被预防。这除了降低由结节性甲状腺肿所继发的恶性肿瘤外,作为甲状腺生长最重要的有丝分裂因子——促甲状腺激素(TSH)的下降对整个甲状腺肿瘤的发病改善可能产生了重要影响。但这些影响被近二、三十年来由于影像技术进步发现的微小甲状腺结节和癌的增多而掩盖。碘的补充使甲状腺癌病理类型由滤泡性甲状腺癌向乳头状甲状腺癌的转变业已形成共识,这使其恶性度本来就很低的分化性甲状腺癌向更良性转变。 甲状腺癌与电离辐射有一定的关系,1945年日本广岛的原子弹爆炸和1986年前苏联切尔诺贝利核设施爆炸事故均引起了甲状腺癌患病的明显增加。受切尔诺贝利核事故影响的人群5年内甲状腺癌的发生增加了62倍。一项针对原子弹幸存者的研究报告显示,儿童时期接触的电离辐射影响可能会持续50多年。 高剂量的甲状腺外部辐射暴露也已知会导致头颈部癌、霍奇金淋巴瘤和急性淋巴细胞白血病等。目前发达国家医疗照射已成为公众所受电离辐射的最大来源。有学者通过流行病学回顾性队列研究对CT扫描的癌症风险进行了研究,结果显示CT扫描增加了其后癌症发生的风险。CT扫描所致甲状腺癌风险最高的为新生儿(女),为244.7/10万人口;CT所致儿童甲状腺癌症风险均随其年龄的增加而逐渐减小。儿童接受头部CT扫描所致甲状腺癌的风险预测结果为:男孩3/10万人,女孩15/10万人;胸部CT扫描为:男孩4/10万人,女孩为21/10万人。同一扫描部位,CT扫描所致女孩甲状腺癌的风险约为男孩的6~8倍。儿童受照射后诱发实体癌的终生危险是一般人群的 2~3 倍。作好防护、避免不必要的医疗照射是医患双方的共同责任。 早诊早治对减轻恶性肿瘤对人类危害的影响做出了重大贡献,尤以消化道肿瘤为突出。病变局限的胃癌手术后5年生存率高达75%,局部转移者5年生存率为35%,已发生远处转移者5年生存率仅为7%。近年来在许多国家和地区,消化道内镜已作为常规体检项目使之大量的胃肠道肿瘤在很早期就得以被诊断和治疗,大大降低了其危害性。肺癌是恶性肿瘤死亡的主要原因。但大约有 50% 的患者在发现时已经达到局部晚期或远处转移,这使治疗方案的选择十分有限。随着胸部低剂量CT筛查的广泛应用,大量的肺结节被检出,其中有1% ~ 12% 的肺结节最终被确诊为早期肺癌 ,准确识别肺结节中的早期肺癌并进行相应治疗,将对降低肺癌死亡率产生重要影响。 甲状腺癌的早诊早治是全身肿瘤中除皮肤肿瘤外最早实施的。甲状腺位置表浅,其发生的结节和肿瘤在很早期就可被患者本人或医务人员发现。甲状腺细针穿刺细胞学检查(FNAC)已在世界范围内应用有近百年的历史。FNAC可对甲状腺癌在很早期就可作出病理诊断,从而接受相应的治疗。FNAC的使用也使大量的良性病变避免了不必要的手术治疗。这应该是早期的精准治疗。近年来随着超声分辨率提高和开展的甲状腺超声引导下穿剌及基因诊断等使甲状腺结节和肿瘤的诊断几乎达到了登峰造极的地步。对小至2-3mm的结节都可以做出较为准确诊断,从而使甲状腺癌在萌芽状态就可被处置。然而,由于经超声发现的早期甲状腺癌绝大部分都是微小乳头状癌,恶性度很低。对这类肿瘤的干预并未使甲状腺癌造成的死亡有所下降。随着临床资料的积累及流行病学研究,大部分学者认为对1cm以下的结节过早干预属于过度诊断和过度治疗。 近数十年来,韩国、美国、日本及我国等国家相继报道甲状腺癌的发病率急剧增高,增高的甲状腺癌多为微小乳头状甲状腺癌。在这些报道中同时报道了另外一个共同的现象,即尽管甲状腺癌的发病明显增多了,手术治疗的例数明显增多了,但甲状腺癌所致的死亡并未增加,始终保持在一定的水平。全球癌症统计发现,近数十年来甲状腺癌发病明显增高的国家和地区与那些报道甲状腺癌发病未增加的地区和国家比,由甲状腺癌所致的死亡大致相似。这提示那些做了很多细致检查及手术治疗、花费了巨额医疗费用的地区和国家并没有带来甲状腺癌所致死亡下降的益处。 其实甲状腺癌在人群中检出较高早已有明确的结论。70多年前有报道显示甲状腺癌在结节性甲状腺肿病理标本中的检出率可达4.8%-7.6%。芬兰学者于1985年报道了101例尸检结果,甲状腺癌的发现率高达35.6%,其中女性为43.3%,男性为27.1%。作者还认为,为了避免不必要的手术,可以把5mm以下的病变称为隐匿性甲状腺乳头状瘤。有学者在2016发表了对1949年至2007年间35项研究的尸检荟萃分析结果,总共包括12834例尸检。结果显示,单侧甲状腺检查其甲状腺癌的检出率均数为4.1%,双侧甲状腺检查其甲状腺癌的检出率均数为11.2%。上述这些结果应该是甲状腺癌在一般人群中存在的真实数据。现在报道的发病率增高还远没有达到上述尸检的水平。这也是对目前报道甲状腺癌急剧增高的合理解释。近年报道了甲状腺癌发病增多主要是因影像学技术的进步使本来就已存在的微小癌被发现,从而使这样一种无症状/亚临床状态被当成临床疾病来处理了,而不是甲状腺癌的真正增多。 近年来甲状腺癌发病率增高的国家都是比较富裕和发展较快的国家。有人认为甲状腺乳头状癌发病增高是高水平卫生保健的标志。韩国、美国及我国等在前期都已经历了对微小甲状腺癌早期干预的过程,都得出了明确结果,这些早期干预并未给甲状腺癌的总体预后带来益处,故总体来说这些早期干预的意义并不大。换句话说,这些早期发现的微小癌可能对人类的危害很小,大部分可能是无害的。由于这些隐匿的早期病变数量巨大,进行早期检测和干预会给医务人员带来了繁重的工作压力和负担,给患者也会带来精神和肉体的创伤及经济上的负担;就国家总体而言,会给医保带来沉重的负担。在没有使用超声之前甲状腺结节在人群中的发病率是4-7%,其中约5%是恶性的。按现在的评估方法有可能使甲状腺癌的检出达过去的1000倍以上。所耗费的综合费用可想而知。因此急需从上述结论及相关临床研究结果制订相应的应对方案。 鉴于甲状腺微小癌在一般人群中的高存在率,不建议在年轻人群查体中常规进行甲状腺的超声检查,更不应该每次查体均例行检查。对查体时发现的微小结节定期常规超声随访即可,不必进行过多的检查,诸如超声造影、超声引导下穿剌等。更不应采取基本无意义的治疗,如微创消融等。对随访过程中增长缓慢的结节可延长随访间隔时间。随访过程中增长较快、超声提示有恶性可能、结节大于1-2cm者可直接细针穿剌,一般不需要超声引导。病理结果如为恶性可选择手术。微小甲状腺癌绝大多数为乳头状癌,恶性度低、进展缓慢,大部分进展到一定阶段再处理同样是安全的。 密切随访也应成为微小甲状腺癌的临床处理方式。日本学者伊藤对数以千计的甲状腺微小癌患者进行了长达数十年的随访观察,发现仅8%的患者在10年间增长较快。这为我们进行临床随访提供了较好经验。对低度恶性的微小甲状腺癌进行积极主动的随访在业界也已基本达成为共识。